Zeitbombe Pflege
Zissersdorf im nördlichen Waldviertel, unweit der tschechischen Grenze. Claudia Rauscher trägt eine Jacke mit einem Hilfswerklogo. Ihr Dienstauto parkt an der Hauptstraße. Die diplomierte Pflegerin kennt in den Häusern links und rechts fast alle Bewohner. Sie arbeitete früher bei der Gemeindeärztin, und im moosgrünen Gebäude neben der Feuerwehr verbrachte sie als junge Frau so manche Samstagnacht. "Tanz Café" steht auf der verwitterten Fassade. Das Dorf wirkt verschlafen. Viele Junge zogen zum Studieren und Arbeiten weg. Haus Nummer 24 ist das Gehöft alter Bauersleute. Bruno Pind, 88, und seine 85-jährige Frau Anna warten in der geheizten Küche. Am Kühlschrank klebt ein Mosaik aus Babyfotos und Bildern lachender, spielender Kinder. Den Hof führt mittlerweile ein Enkel. "Habt ihr beim Hereinfahren die Scheune in der Wiese gesehen?", fragt der 88-Jährige: "Da sind seine Hühner drin." Seit 15 Jahren arbeitet Claudia Rauscher in der mobilen Pflege. Ihr Spezialgebiet sind Wunden. "Liegen Sie gut, Frau Pind?", fragt sie und bettet die Frau mit geübten Griffen auf die Couch. Sachte schiebt Herr Pind seiner Frau einen Polster unter die Wade. Die beiden sind seit 62 Jahren verheiratet. Morgens ist die Heimhelferin im Haus. Sie macht das Bett, hilft seiner Frau beim Waschen und Anziehen. Seit zwei Wochen schaut sie auch am Abend vorbei. "Das entlastet mich sehr", sagt der 88-Jährige.
Familien stellen die meisten Pflegekräfte im Land. 84 Prozent der kranken und alten Menschen werden in den eigenen vier Wänden versorgt. Fast die Hälfte der Angehörigen arbeitet ohne professionelles Netz und oft unter höchster Anspannung. Lange geht das nicht mehr gut. Bis heute leisten Frauen den größten Teil der Pflege. Männer sorgen für ihre Partnerinnen, wenn diese gebrechlich werden; um die Großeltern, die Eltern und die Schwiegereltern kümmern sich vor allem Mütter, Ehefrauen, Töchter, Schwiegertöchter und Schwestern. Doch sie fallen mit steigender Frauenerwerbsquote immer öfter aus.
Nun verabschieden sich auch noch die geburtenstarken Babyboomer-Generationen aus dem Erwerbsleben. Ab 2030,2040 werden sie ihrerseits pflegebedürftig sein. Schon in naher Zukunft strömen "sehr viel mehr Personen ins System", formulieren es Experten. Gleichzeitig kommen auch auf das Pflegepersonal Pensionswellen zu. Laut Hilfswerk sind 8000 diplomierte Pfleger inzwischen über 55. Und da die Babyboomer selbst weniger Kinder in die Welt gesetzt haben als die Generationen vor ihnen, stehen auch weniger pflegende Angehörige zur Verfügung.
Wer übernimmt in Zukunft die Pflege?
Wer hilft den Betagten von morgen beim Anziehen der Kompressionsstrümpfe, wer schaut, dass sie ausreichend trinken, verbindet ihre wundgeschürften Füße, kontrolliert den Blutzucker? Jetzt schon suchen Spitäler, Heimträger, mobile Pflegedienste, Tageszentren und Demenzcafés händeringend nach Gesundheitsarbeitern, von Pflegeassistentinnen bis hin zu sogenannten diplomierten Gesundheits- und Krankenpflegepersonen (DGKP).
"Sie alle reißen sich um dasselbe Personal. In der Pflege aber ist der Druck am größten, weil hier schwierigere Bedingungen herrschen und die Gehälter niedriger sind", sagt Katharina Meichenitsch, Sozialexpertin der Diakonie. Wie angespannt die Lage ist, zeigten die eben abgeschlossenen Kollektivvertragsverhandlungen. In der idealen Welt von Silvia Rosoli, Pflegeexpertin der Arbeiterkammer, hätte das Pflegepersonal gemeinsam mit den Arbeitgebern für mehr Mittel demonstriert: "Die Arbeitgeber können gar nicht mehr zahlen, weil die Länder nicht mehr hergeben. Und die müssten beim Bund anklopfen." Anders ausgedrückt: "Es gehört mehr Geld ins System."
Zum "Pflegefall" zu werden, zählt zu den existenziellen Gefahren des Daseins. Jeden zweiten Mann und drei von vier Frauen wird es treffen, sagen Prognosen. Die Debatte aber steckt im Dauerlamento fest: Es fehlt an Geld, an Nachwuchs, es gibt zu viel Zeitdruck, das Personal brennt aus. Natürlich ist die Zukunft der Pflege keine lediglich budgetäre Angelegenheit, sondern Gesellschaftspolitik mit gravierenden Folgen. Am Ende geht es dabei um menschliche Würde, etwas, von dem Ökonomen manchmal meinen, es gehe sie nichts an. Dabei sind sämtliche Fragen unauflöslich miteinander verwoben.
Bis zum Herbst will die Regierung eine Reform auf Schiene bringen. Der "Masterplan", den sie vor Monaten absegnete, beinhaltet griffige Formeln, aber wenige Vorschläge zur Umsetzung. Ein Jahr hat die zuständige Sozialministerin Beate Hartinger-Klein (FPÖ) nun Zeit, um Slogans wie "Daheim statt Heim" mit Inhalt zu füllen. Auch die Opposition beschäftigt sich mit dem Thema. Die NEOS holten dafür Ex-ÖVP-Gesundheitsministerin Andrea Kdolsky an Bord. Die SPÖ brachte ihre Vorstellungen bereits zu Papier: Die Finanzierung soll in einem mit sechs Milliarden Euro dotierten Pflegegarantiefonds gebündelt werden; landesweit soll es einheitliche Anlaufstellen geben.
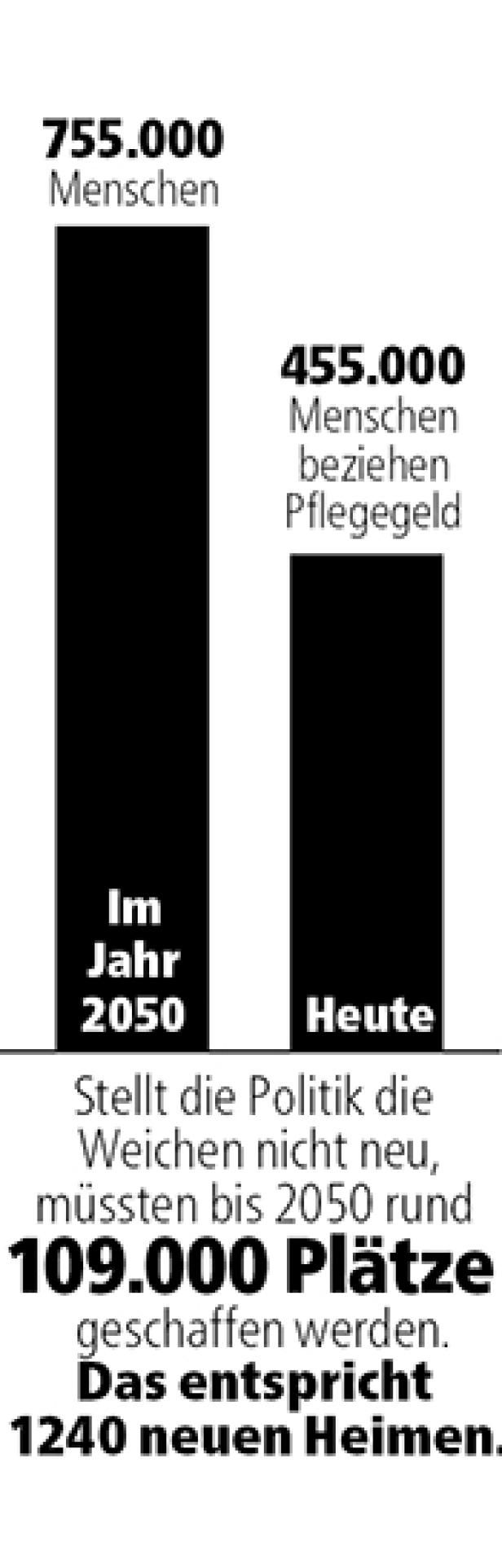
Eine Grafik zeigt, dass im Jahr 2050 voraussichtlich 755.000 Menschen Pflegegeld beziehen werden, gegenüber 455.000 heute.
"Mir wird schwindelig, wenn ich nur an die nächsten Jahre denke"
profil sprach mit Experten, Heimleitern und Ausbildnerinnen, begleitete eine Pflegerin bei Hausbesuchen und inspizierte eine stationäre Einrichtung, um herauszufinden, ob der Pflegenotstand sich noch abwenden lässt. So unterschiedlich die Sichtweisen sind, so einhellig fällt das Fazit aus: Den Königspfad gibt es nicht. Soll man pflegende Angehörige unterstützen oder in mobile Pflegedienste investieren oder stationäre Einrichtungen bauen oder das Personal besser bezahlen oder Fachkräfte im Ausland anwerben? Aus der drohenden Misere führen viele Wege, und sie müssen alle gleichzeitig beschritten werden. In Österreich leben heute 437.000 Menschen, die älter als 80 Jahre sind. Um die Jahrhundertmitte werden es 1,2 Millionen sein. Es liegt auf der Hand, dass damit auch die Zahl der Pflegebedürftigen rasant steigen wird. Heute schon sind es allein in Wien 60.000, sagt Sozial- und Gesundheitsstadtrat Peter Hacker (SPÖ):"Wir tragen Verantwortung, wir können nicht nur Alarm schreien. Es ist Zeit, Weichen zu stellen." Die Lage sei ernster, als viele glauben, warnt Elisabeth Anselm, Geschäftsführerin des Hilfswerks Österreich, Marktführer in der mobilen Pflege: "Mir wird schwindelig, wenn ich nur an die nächsten Jahre denke." Eine "dramatische Entwicklung" prognostiziert Christoph Gisinger, Institutsdirektor Haus der Barmherzigkeit, "wenn aus den Babyboomern die Gerontoboomer werden".
1. STATIONÄR ODER MOBIL: WIE KRIEGT JEDER, WAS ER BRAUCHT?
Bei den Pinds in Zissersdorf klappt das Zusammenspiel noch. Was aber passiert, wenn der Partner eines Tages auch nicht mehr kann? Manchmal kollabiert die Unterstützung, wenn nur ein Puzzleteil wegbricht. Dann übersiedelt jemand ins Heim, der mit einem engeren sozialen und professionellen Netz in den eigenen vier Wänden noch eine Weile zurechtgekommen wäre. Auf welches Angebot können Pflegebedürftige zurückgreifen, lange bevor sie an den Punkt gelangen, an dem es zu Hause nicht mehr geht? Die Zuspitzung Daheim oder Heim blendet alles dazwischen aus. Doch gerade hier schlummert Potenzial. "In Wien beschäftigen wir uns seit 15 Jahren mit Prävention auf allen Ebenen, um den Zeitpunkt, an dem stationäre Langzeitpflege nötig wird, nach hinten zu verlegen", sagt Sozialstadtrat Hacker.
Es gibt Tageszentren, in denen demente Menschen betreut werden. Zwei davon haben auch am Wochenende geöffnet. Weitere Pilotversuche sind geplant. Hacker: "Viele Menschen haben 24-Stunden-Betreuung, bräuchten aber vielleicht nur ein paar Stunden. Da lassen wir uns etwas einfallen. Außerdem brauchen wir Servicestellen, die trägerunabhängig agieren. Die Philosophie, Menschen organisieren sich ihre Pflege selbst, scheitert in der Praxis daran, dass nur Experten von den existierenden Leistungen wissen."
Dreht man an einem Rädchen, zeigen sich die Auswirkungen mitunter an unerwarteter Stelle. Je später Menschen ihre letzte Bleibe auf Erden in einer stationären Einrichtung beziehen, desto mehr Betreuung brauchen sie dort. Moderne Heime funktionieren inzwischen wie Wohngemeinschaften, mit einem offenen Raum in der Mitte, wo man gemeinsam frühstückt, fernsieht, bastelt, singt. Mitten im Geschehen arbeitet eine Alltagsmanagerin. Vor zehn Jahren machte man damit gute Erfahrungen. Nun, da das Gros der Bewohner dement ist, sind frische Ideen gefragt. Im oberösterreichischen Bad Zell sperrte das Diakoniewerk ein Haus für 48 Menschen auf und rief die Bürger auf, Ideen beizusteuern, wie man gemeinsam gut altern könne. Seither gibt es in der Gemeinde einen Fahrtendienst, alle zwei Wochen einen Mittagstisch und einen mit Caritas und Rotem Kreuz akkordierten Besuchsdienst. "Pflegeheime braucht es zwar auch künftig, etwa für Demenzkranke oder in der palliativen Phase am Ende des Lebens", meint Daniela Palk vom Diakoniewerk, das zehn Pflegeheime in vier Bundesländern betreibt: "Die Erfahrung lehrt aber, dass 15 bis 20 Prozent, die jetzt stationär betreut werden, genauso gut zu Hause bleiben könnten."
Die beiden Säulen - stationär und mobil - müssen flexibler, kleinteiliger und verschränkter werden
Dafür müsste die öffentliche Hand sich aus systembedingten Starrheiten lösen. In Oberösterreich lotet die Diakonie derzeit die Spielräume dafür aus. In einem Pilotversuch soll Pflegegeld gegen Sachleistungen eingetauscht werden, die in Summe mehr wert sind und nicht behördlich zugeteilt werden. Die Betroffenen entscheiden selbst, ob sie fünf Mal in der Woche von einer Pflegerin besucht werden oder an einem Tag in der Woche im Pflegeheim übernachten. Palk: "Die beiden Säulen - stationär und mobil - müssen flexibler, kleinteiliger und verschränkter werden." Für Zwischenlösungen aller Art ist man auch im Fonds Soziales Wien offen. Zeichnet sich ab, dass der Alltag unbewältigbar wird oder jemand nach einem Spitalaufsenthalt nicht mehr auf die Beine kommt, macht ein sogenannter Case Manager sich vor Ort ein Bild der Lage. Manchmal gibt es noch Verwandte oder Nachbarn, die putzen, kochen und einkaufen, und es genügt, dass eine Heimhilfe zwei Mal in der Woche einspringt. Manchmal aber steht auch eine Übersiedlung ins Heim an.
Das 1993 eingeführte Pflegegeld förderte die Pflege zu Hause, zumal niemand kontrolliert, ob die Mittel widmungsgemäß eingesetzt werden oder für die Mopeds der Enkel draufgehen. Ein Zimmer im Heim gibt es in vielen Bundesländern erst ab Pflegestufe vier, "was zwar durchaus sinnvoll ist, aber in der Praxis dazu führt, dass Menschen zuwarten, bis eine plötzliche Verschlechterung eintritt, etwa nach einer Lungenentzündung oder einem Sturz, und das familiäre System komplett überfordert", sagt Hausder-Barmherzigkeit-Direktor Gisinger.
Überstürzte Umzüge statt von langer Hand geplante Wechsel in die stationäre Pflege sind die Folge; darauf sind Heime nicht eingerichtet. "Die Aufnahme ist ein bürokratischer Prozess, bei dem unter anderem geklärt wird, wer für die Kosten aufkommt", sagt Gisinger. Zwar vermittelt der FSW im Notfall kurzfristig einen Platz; normalerweise verstreichen jedoch Monate, bis ein Zimmer frei wird. Dass ein teures Bett im Akutspital vergleichsweise einfach zu bekommen ist, gehört für Gisinger zu den Absurditäten des Systems: "Man bricht zusammen , ruft die Rettung und liegt schon drin. Dabei ist das Teuerste für die Betroffenen nicht einmal das Beste." In Krankenhäusern lauern Ansteckungsgefahren, der Stresspegel ist höher. Das sei kontraproduktiv, so Gisinger: "Selbst wenn jemand zwar alt und gebrechlich ist, aber nur gering dement, verschlimmert sich in diesem Umfeld oft die Verwirrtheit."
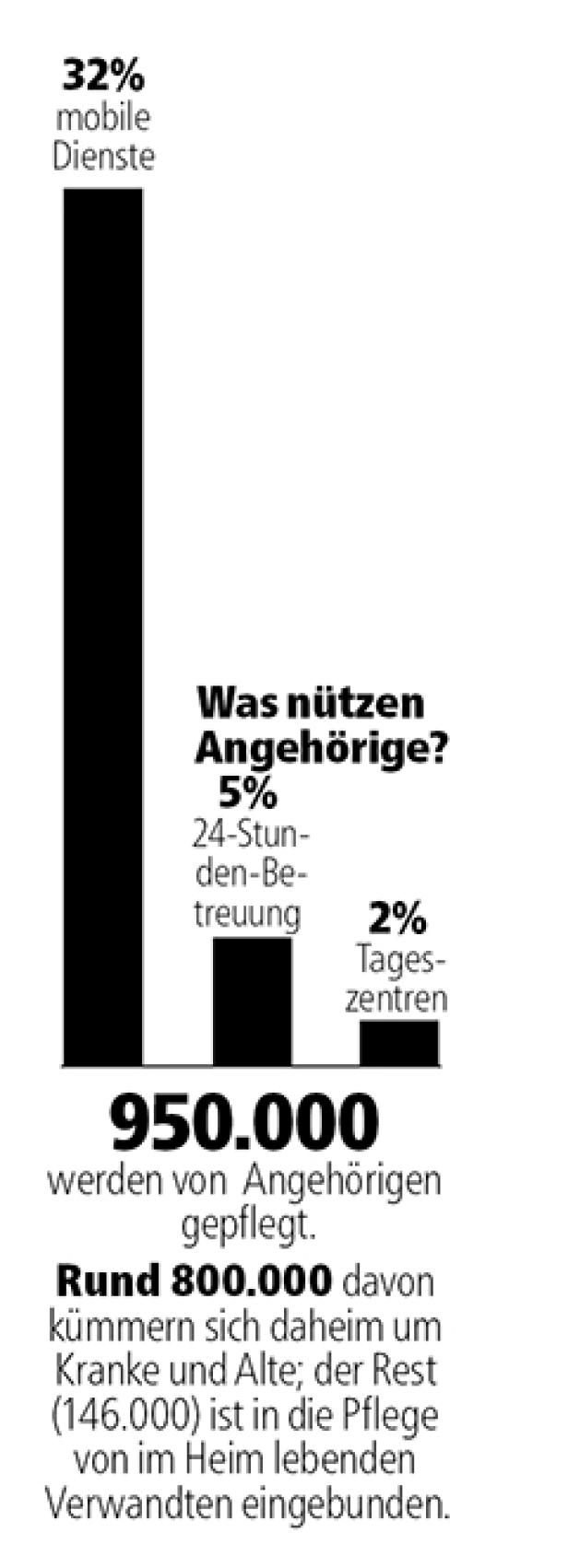
Eine Grafik zeigt, dass 32% der Pflege durch mobile Dienste, 5% durch 24-Stunden-Betreuung und 2% durch Tageszentren erfolgt.
2. WAS ENTLASTET PFLEGENDE ANGEHÖRIGE?
Fast eine Million Menschen pflegen Angehörige; in Summe sind das 84 Prozent der Pflegebedürftigen des Landes. Die Zahl ist selbst im europäischen Vergleich enorm hoch: In den Niederlanden oder in Dänemark etwa werden nur zehn Prozent im familiären Kreis umsorgt. Meist schultern Ehefrauen und Töchter die Bürde (30 Prozent und 24 Prozent), seltener die Söhne (12 Prozent). Das Heim ist so gut wie immer der letzte Ausweg.
Die durchschnittliche Pflege erstreckt sich über sieben Jahre. Von dem Stress, der damit einhergeht, den Schuldgeführen und der Erschöpfung dringt wenig nach außen. Vor Jahren schon entwickelten Trägerorganisationen wie Caritas, Diakonie, Hilfswerk, Rotes Kreuz und Volkshilfe eine Palette von Entlastungen für pflegende Angehörige. Sie reicht von Erfahrungsaustausch über Tageszentren bis zu Erholungsurlauben.
Die Pflege von Angehörigen strapaziert die Nerven. Vor allem das verstörende Verhalten von Menschen mit Demenz treibt Angehörige und Betreuerinnen regelmäßig an ihre Grenzen. Besserung ist nicht in Sicht. Schon heute leben 130.000 Österreicher mit der Diagnose. In den kommenden 20 Jahren soll sich ihre Zahl noch verdoppeln. Pflege im engeren Sinn benötigen Demenzkranke eher wenig, dafür umso mehr Betreuung. Ein Angebot "so bunt wie die Menschen" fordert Diakonie-Sozialexpertin Meichenitsch; Alzheimer-Cafés und tageweise Betreuung für demente Menschen stehen ganz oben.
Der Standort bestimmt die Kosten. Obwohl alle Steuern zahlen, bekommen nicht alle die gleiche Leistung. Angehörige greifen für mobile Dienste und Betreuung mehr oder weniger tief in ihre Taschen, weil Eigenbeiträge und Selbstbehalte von Bundesland zu Bundesland erheblich schwanken. Caritas-Präsident Michael Landau ist das seit Langem ein Dorn im Auge. Einen Angehörigen in einem Tageszentrum unterzubringen, "sollte gleich viel kosten, egal ob ich am Bodensee oder am Neusiedler See lebe", fordert er. Das würde zumindest jene entlasten, die das Pech haben, in einem Bundesland zu leben, wo sie auf höheren Kosten sitzen bleiben.
3. WOHER KOMMEN DIE FEHLENDEN FACHKRÄFTE?
Tamara Hukic war zwei, als ihre Eltern Bosnien verließen. Pflege war einer der wenigen Berufe, die Flüchtlingen vom Balkan offenstanden. Ihre Oma war Krankenschwester, auch ihre Mutter und ihre Tante. Vor einigen Monaten fing Hukic im Haus St. Josef in Wien-Mauer als Pflegeassistentin an. Inzwischen ist sie 30 und kennt Licht und Schatten in ihrem Beruf. Nach ihrer Ausbildung arbeitete sie in der Psychiatrie und auf einer chirurgischen Station. Danach wechselte sie in die Hauskrankenpflege. In der Akutpflege machte ihr der ständige Druck zu schaffen, in der mobilen Pflege setzten ihr die zeitlichen Vorgaben für jeden Handgriff zu: "Man funktioniert hier wie eine Schweizer Uhr auf die Sekunde genau."
Dass in den 1990er-Jahren Bosnierinnen in der Pflege landeten, verdankt sich einer Volte der Geschichte, nicht vorausschauender Planung. Bis heute profitiert Österreich von dem niedrigeren Lohnniveau in den Ländern hinter dem ehemaligen Eisernen Vorhang. Das zeigt sich etwa in der 24- Stunden-Pflege, wo 60.000 Slowakinnen und Rumäninnen arbeiten, aber auch in anderen Bereichen. Kürzlich stellten sich die Mitarbeiter des Hauses der Barmherzigkeit nach ihrer Herkunft auf. Geschäftsführer Roland König landete mit einer Kollegin nahe an der Wand, wo Wien lag. Die meisten gruppierten sich um die Länder des Balkan und Ungarn. Einige spazierten in den Nebenraum, bis zu den Philippinen und nach Kenia.
Ohne Ausländer ginge in der Pflege längst nichts mehr. Woher die künftigen Fachkräfte kommen sollen, ist ungewiss. Bis heute ist noch nicht einmal klar, wie viele genau fehlen. Die Gesundheit Österreich GmbH (GÖG) soll bis zum Sommer den Personalbedarf erheben, kann sich dabei aber nicht auf das Gesundheitsberufsregister stützen, das erst Ende des Jahres die ersten Daten liefern wird. Man muss sich bis auf Weiteres also mit Schätzungen behelfen, denen zufolge in zehn Jahren bereits 20.000 Fachkräfte fehlen dürften; 2050 sollen es 40.000 sein. Schon jetzt klafft eine Lücke von 6000. Im Vorjahr alarmierte die Stadt Salzburg die Öffentlichkeit, dass jeder zehnte Platz in den Seniorenwohnhäusern mangels Personal unbesetzt sei. Das Hilfswerk Österreich, die Nummer eins in der mobilen Pflege, meldet 250 offene Stellen. Silvia Rosoli, Pflegeexpertin der Arbeiterkammer, weiß von "Nachtdiensten, in denen eine Pflegeassistentin mit 80 Leuten alleine ist".
Hilfswerk-Geschäftsführerin Anselm mahnt Anstrengungen an allen Ecken und Enden ein: Schikanen bei der Anerkennung von Ausbildungen im Ausland seien auszuräumen. Die Liste der Mangelberufe sei um sämtliche Pflegeberufe zu erweitern. Die Ausbildung sei im Regelschulwesen zu verankern, die Lücke zwischen dem Ende der Pflichtschule mit 15 und dem frühestmöglichen Beginn einer Pflegeausbildung mit 17 zu stopfen. Es brauche mittlere und höhere Schulen, die nach dem Vorbild der Bundesanstalten für Kindergartenpädagoginnen und -pädagogen (Bakip) mit Matura abschließen und den Weg auf die Fachhochschule und an die Universität ebnen. Durchlässigkeit lautet das Gebot der Stunde. In Wien habe man exzellente Erfahrungen mit über 30-Jährigen gemacht, erzählt Stadtrat Hacker: "Das Bild, einmal Heimhilfe, immer Heimhilfe entspricht nicht der zeitgemäßen Jobkultur. Wir brauchen modulare Systeme, mehr berufsbegleitende Weiterbildungen und Abendkurse, damit man nicht erst den Job verlieren muss, bevor man vom Handwerk oder vom Handel in die Pflege wechseln kann." Um Pflegekräfte zu bekommen, ist jedes Mittel recht. Vor Jahrzehnten rekrutierte Österreich weit über die Grenzen hinaus. 1973 schloss die Stadt Wien einen Pakt mit den Philippinen. Als dieser 1985 auslief, waren Hunderte Krankenschwestern ins Land gekommen. Nun sind ähnliche Initiativen geplant, auf den Philippinnen, wie damals, aber auch in China oder Indien. Pflegeroboter sind auf mittlere Sicht keine Option. Es werde Generationen dauern, bis sie menschliche Fachkräfte ersetzen können, glaubt Gisinger: "Einen Schachroboter zu bauen, ist einfach, verglichen mit einem Roboter für einen sensiblen, körpernahen Bereich."
4. WAS TUN GEGEN DIE FLUCHT AUS DER PFLEGE?
In Feldkirchen, Kärnten, bildet das Diakoniewerk Pflegeassistenten aus. Das Gros ist weiblich, zwischen 28 und 35, und arbeitete eine Weile im Handel oder in der Gastronomie. Manche verloren bei einer Firmenpleite ihren Job und fanden über eine Arbeitsstiftung den Weg in die Pflege. Andere schickte das AMS. Über 500 Absolventen entließ Schulleiterin Susanne Lissy in den vergangenen Jahren in die Praxis: "Alle fangen recht beherzt an, aber nach fünf, sechs Jahren geben viele den Beruf wieder auf." Die Gründe sind immer die gleichen: permanenter Zeitdruck, fehlende Anerkennung, schlechte Bezahlung.
In der mobilen Pflege wird jeder Handgriff abgerechnet , "unsere Leute kommen gar nicht dazu, die tollen Techniken und Methoden, die sie bei uns gelernt haben, anzuwenden", sagt Lissy. In vielen stationären Einrichtungen sind die Dienstpläne so eng, dass ein einziger Krankenstand schon zum Problem wird. Dann rücken Kolleginnen aus dem Urlaub an, und die Spirale der Überforderung dreht sich immer weiter. Im Vorjahr schlug die Volksanwaltschaft Alarm. Chronische Unterbesetzung sei der Nährboden für menschenunwürdige Zustände: Die Prüfer berichteten von Heimen, in denen Greise in ihren Exkrementen lagen, und von demenzkranken Menschen, die mit Schlafmitteln ruhiggestellt wurden. "Sadismus ist selten der Grund für Übergriffe, fast immer ist es Überforderung", sagt Schulleiterin Lissy.
Wer glaubt, das kann man, bloß weil man ein großes Herz hat, nimmt in Kauf, dass Leute der Reihe nach ausbrennen
Leider herrsche in vielen Köpfen immer noch die Dreifaltigkeit der Nachkriegspflege: sicher - sauber - satt. Das Gros der Angehörigen sei zufrieden, wenn die alten Eltern nicht aus dem Bett fallen und ordentlich angezogen sind. Pflege sei aber viel mehr. "Dazu gehört, eine halbe Stunde einfach da zu sein, wenn jemand Angst vor dem Tod hat." (Lissy) Auch das sei Knochenarbeit, die man trainieren müsse: "Wer glaubt, das kann man, bloß weil man ein großes Herz hat, nimmt in Kauf, dass Leute der Reihe nach ausbrennen." Die Arbeiterkammer wertet derzeit eine Online-Umfrage unter 17.000 Gesundheitsarbeitern aus. Ein erstes Fazit kristallisiert sich bereits heraus: In der Langzeitpflege wird viel verlangt und wenig abgegolten. 2000 Euro brutto erhalten Fachkräfte mit Diplom am Anfang, einfache Heimhelferinnen steigen mit 1800 Euro ein. Hinter vorgehaltener Hand klagen Pflegeheimleiter, dass ihnen die Spitäler das diplomierte Personal abspenstig machen. Die Akutpflege ist prestigeträchtiger, spricht mehr Männer an und ist um 300 bis 500 Euro besser bezahlt. Diese Diagnose enthält bereits die Therapie: Auf Dauer muss die öffentliche Hand die gesellschaftliche Bedeutung, die sie der Pflege angeblich beimisst, auch honorieren.
Einrichtungsleiter können den Geldhahn nicht aufdrehen, sondern lediglich versuchen, aus den vorhandenen Mitteln das Beste herauszuholen. In diesem Sinne will Roland König das Haus St. Josef Wien-Mauer als Zukunftslabor für nachhaltiges Personalmanagement etablieren. Es steht auf einem der teuersten Wohngründe der Stadt, umgeben von Villen, protzigen Autos und blickdichten Zäunen. Architektonisch fügt sich die Einrichtung gut ins Bild. Das auf den Klostergründen der Servitinnen errichtete Ensemble könnte ein Sanatorium für Reiche sein. Doch das Haus finanzierte der Fonds Soziales Wien. Von 65 Plätzen sind bis dato erst 23 belegt. Die Langsamkeit ist Programm. König: "Normalerweise sperren Heime auf, ohne Rücksicht darauf, wie die Mitarbeiter zurechtkommen, bis das noch fehlende Personal da ist." Mittlerweile läute der Pflege die allerletze Chance: "Unsere Glaubwürdigkeit steht auf dem Spiel. Wenn uns Mitarbeiter nicht mehr abnehmen, dass wir ernst nehmen, wie es ihnen geht, verlieren wir sie." Anders ausgedrückt: Die schönsten Pflegeheime in den teuersten Lagen werden sinnlos, "wenn wir sie nicht bespielen können".
5. JEDER ÜBERNIMMT SEINEN TEIL. WER TRÄGT DIE VERANTWORTUNG?
In der mobilen Pflege greifen zahlreiche Komponenten ineinander. Heimhilfen packen in der Hausarbeit an, helfen beim Duschen, kaufen ein, begleiten Patienten zum Arzt. Diplomierte Hauskrankenpflegerinnen verabreichen Injektionen, setzen Katheter, versorgen Wunden und leiten die Pflegeassistentinnen an, Blut abzunehmen und subkutan Mittel zu spritzen. Das Zusammenspiel klappt in der Praxis, wenn sich im familiären Kreis jemand findet, der die Fäden in der Hand behält. Je brüchiger Netzwerke werden, desto mühevoller wird auch die Organisation der mobilen Pflege. Auch dieser Konflikt gewinnt an Schärfe, weil nicht davon auszugehen ist, dass sich in den sozialen Patchwork-Kunstwerken von morgen die Ex-Schwiegertöchter für die Ex-Schwiegereltern zuständig fühlen.
Darauf ist die Pflege nicht eingestellt. Noch laufen die verschiedenen Berufsgruppen mit Scheuklappen nebeneinander her. Die diplomierte Kraft leert den Mistkübel nicht aus, wenn er auch noch so überquillt, weil dafür die Heimhilfe zuständig ist. Manche putzen nur, dürfen aber nicht bei der Körperpflege assistieren, für die es die Pflegeassistentinnen gibt. Auch wenn die gesetzlichen Vorgaben ihren tieferen Sinn haben, fördern sie in der Praxis absurdes Kasterldenken. Das Berufsrecht gehöre reformiert, fordert Haus-der-Barmherzigkeit-Direktor Gisinger: "Wir müssen weg von der Regulierung einzelner Handgriffe hin zu einer Regulierung von Verantwortung."
6. WER ZAHLT FÜR DIE PFLEGE?
Im Gesundheitswesen weht der Geist der Sozialversicherung: Man zahlt Beiträge und bekommt im Ernstfall die erforderlichen medizinischen Leistungen, um wieder gesund zu werden, unabhängig vom Verdienst. In der Pflege hingegen waltet die Logik der Sozialhilfe. Sie ist Sache der Länder, die eine erschwingliche Infrastruktur zur Verfügung stellen und nötigenfalls - etwa in Form sozial gestaffelter Kundenbeiträge - zuschießen. Der Bund wiederum zahlt das ebenfalls steuerfinanzierte Pflegegeld aus. Dieses richtet sich danach aus, wie viel Unterstützung jemand braucht. Darüber hinaus stellen Länder und Gemeinden Heime und mobile Dienste bereit. Daran wiederum beteiligt sich der Bund, indem er in den Pflegefonds einzahlt.
In Summe brachte der Bund im Vorjahr 2,65 Milliarden für Pflege auf, die Länder schossen 2,05 Milliarden zu. Die öffentliche Hand gab somit rund fünf Milliarden aus. So zersplittert wie die Finanzierungslandschaft sind auch die Leistungen: Hausärzte, Primärversorgungszentren, Ambulanzen und Spitäler stehen einem nicht minder zerklüfteten Pflegebereich gegenüber. Dabei kommt es naturgemäß zu allerhand Reibereien und Fehlanreizen.
Die Kontroverse, wer für die Pflege aufkommen soll, pendelt seit jeher zwischen den Polen Versichern und Steuern einheben. In Deutschland und Holland fließen die Mittel durch Versicherungen ins System; Großbritannien oder Schweden finanzieren - so wie Österreich - die Pflege vorwiegend aus Steuern. Oft speisen sich Modelle aus beiden Modellen. Die Pflege an die Logik der Sozialversicherung zu binden, hat einiges für sich. Im Alter auf Hilfe angewiesen zu sein, darf man getrost mit Lebensrisiken wie Krankheit und Arbeitslosigkeit in einem Atemzug nennen. Dagegen spricht, dass ein Versicherungsmodell die hohen Lohnnebenkosten weiter in die Höhe treibt. Schon vor zehn Jahren klopfte eine Wifo-Studie unterschiedliche Varianten ab und kam zum Schluss, "dass sowohl die Verteilungswirkungen als auch die Wirkungen auf Wachstum und Beschäftigung eine Steuerlösung nahelegen".
Dass Pflege nicht nur Kosten verursacht, sondern auch ein volkswirtschaftlicher Treiber ist, wird oft vergessen. Laut Wifo-Studie fließen 70 Prozent der Ausgaben über Steuern und Sozialversicherung zurück -abgesehen davon, dass fachgerechte Pflege teure Spitalaufenthalte obsolet macht und Jobs in strukturschwachen Regionen schafft, wo Pflege traditionell als Liebesdienst am Nächsten galt, den vor allem Frauen für Gottes Lohn leisteten.
Denkt die Hilfswerk-Mitarbeiterin Claudia Rauscher - wie viele andere in der Branche - insgeheim ans Aufgeben? "Auf keinen Fall, ich gehe hier in Pension", sagt sie und legt ihren Arm um die 85-jährige Anna Pind, die mit frisch verbundener Ferse neben ihr steht. "Das Wichtigste ist, dass ich Zeit habe und mit den Leuten reden kann." Bei ihr passen die Arbeitsbedingungen offensichtlich.
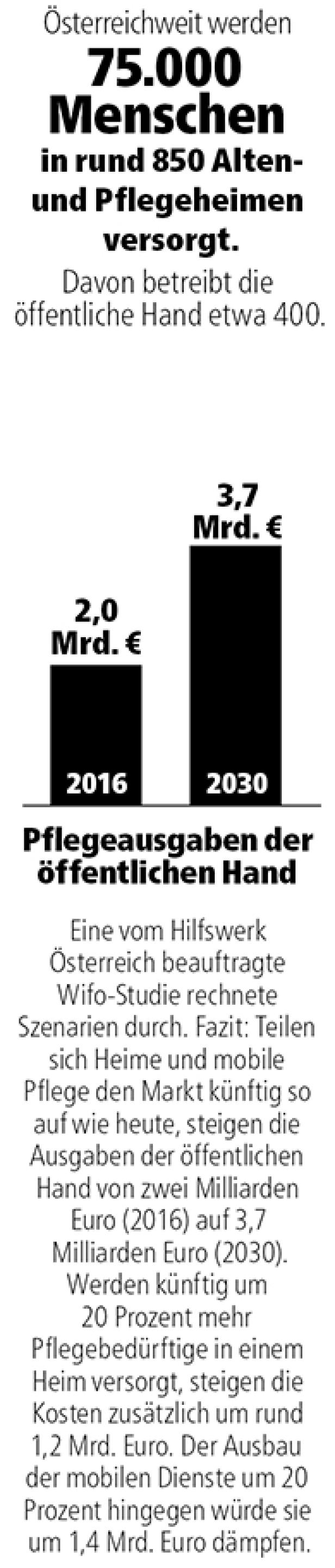
Eine Grafik zeigt die steigenden Pflegeausgaben der öffentlichen Hand in Österreich von 2016 bis 2030.
Hintergrund: Wer soll das bezahlen?
Die Regierung will das Pflegeproblem langfristig lösen. Die Frage der Finanzierung ist noch ungeklärt.
Ingrid Korosec, Präsidentin des ÖVP-Seniorenbunds, steckt die Erwartungen hoch. "Reformen im Pflegesystem hat es bereits gegeben. Jetzt sollten wir ein umfassendes Gesamtpaket schnüren, das mehr als zehn Jahre hält." In der türkis-blauen Neujahrskonferenz hatten Kanzler Sebastian Kurz (ÖVP) und sein Vize Heinz-Christian Strache (FPÖ) das Thema Pflege zu einem zentralen Projekt für 2019 erhoben. Ende Jänner lud Sozialministerin Beate Hartinger-Klein (FPÖ) zur Kick-off-Veranstaltung. Im März folgt eine parlamentarische Enquete, dann starten die Verhandlungen mit Ländern, Gemeinden, Pensionistenverbänden und Sozialversicherungen. Die - eher rudimentären - Grundzüge der Pflegereform segnete die Regierung im Dezember vergangenen Jahres im Ministerrat ab: Die Pflege soll noch stärker zu Hause und nicht in Heimen erfolgen.
Laut dem im Dezember präsentierten türkisblauen Masterplan sollen daher die Situation pflegender Angehöriger verbessert und die Möglichkeiten für Pflegekarenz, Pflegeteilzeit und Pflegekarenzgeld weiterentwickelt werden. Auch die rund 40.000 pflegenden Kinder und Jugendlichen sollen entlastet werden. Der Berufsstand soll attraktiver, die Leistungen in den Ländern harmonisiert werden. Wie die Pflege in Zukunft finanziert wird, ist allerdings offen. Der Chef des Instituts für Höhere Studien, Martin Kocher, meinte jüngst: "Ich gehe davon aus, dass ein Mischsystem kommen wird." Das heißt, ein Teil der Pflegeausgaben wird weiterhin aus dem allgemein Budget beglichen, der Rest durch eine Pflegeabgabe oder eine Versicherung finanziert. Das doppelte Problem: Die Regierung setzte es sich zum Ziel, die Belastung der Einkommen durch Sozialversicherungsbeiträge zu mindern. Eine Pflegeabgabe als Teil der Sozialversicherung würde dies konterkarieren. Und auch die Unternehmen würden sich wohl wehren, sollten die Dienstgeberbeiträge für eine neue Pflegeversicherung angehoben werden. So vage die Regierung ihre Reformen zur Pflege in ihrem Masterplan skizzierte, so unmissverständlich hielt sie in dem Papier gleichzeitig fest: "Eine Erbschafts- und Schenkungssteuer zur Finanzierung der Pflegevorsorge bleibt ausgeschlossen."
Gernot Bauer
< BRUNO, 88, UND ANNA PIND, 85 Zwischen den morgendlichen und abendlichen Visiten der Heimhelferinnen schaut der 88-jährige Altbauer darauf, dass seine Frau trinkt und ihre Medizin einnimmt. Ein Häferl Kaffee in der Früh, ein Achterl Wasser zu den Tabletten, zu Mittag wärmt er eine Packerlsuppe und taut eine von den Essensrationen auf, die das Hilfswerk liefert: Kaiserschmarrn mit Zwetschkenröster, Zwiebelrostbraten, steirisches Wurzelfleisch. Am Abend gibt es ein Butterbrot. Die diplomierte Pflegerin Claudia Rauscher kommt alle paar Tage vorbei, um die wunden Stellen von Frau Pind zu versorgen. Bruno Pind holt die Mappe von der Kredenz, in der die Hilfswerk-Mitarbeiterinnen jeden Pflegeschritt protokollieren. Vor ein paar Tagen erhielt seine Frau eine Infusion gegen das Austrocknen. "Kd. [Kundin, Anm.] zu Bett bringen", vermerkte die Kollegin am Vorabend.
< EMMA PFAUSER, 88 Die Niederösterreicherin kommt vom Frisör im Nachbardorf und sitzt adrett frisiert in der Küche. Ihre neunjährige Katze Greta verfolgt vom Fensterbrett aus die Verrichtungen der Hilfswerk-Mitarbeiterin. "Haben Sie Schmerzen?" - "Wie schaut es mit Trinken aus?" - "Was sagt die Augenärztin?", fragt Claudia Rauscher und beugt sich über ihre Formulare. Zwei Mal in der Woche kommt eine ihrer Kolleginnen vorbei, um die Füße der betagten Dame zu baden, einzuschmieren und, wenn nötig, die Nägel zu schneiden. Das Mittagessen liefert Essen auf Rädern jeden Tag frisch. Mittwochs schmökert Emma Pfauser gerne in den "Niederösterreichischen Nachrichten": "die Kinderlein anschauen, die geboren worden sind, und die Sterbefälle - da sind viele drin dieses Mal." Viel brauche sie nicht, sie sei "genügsam" aufgewachsen. Dann bestätigt sie die Pflegevisite mit einer Unterschrift auf Rauschers Handy und seufzt: "Man macht etwas mit, bevor man 100 wird."
< JOHANNA BRUCK, 94 Mit fast 94 schaffte sie es nicht mehr allein. Vor wenigen Monaten zog Johanna Bruck ins Haus St. Josef in Wien-Liesing. Neben dem Bett der ehemaligen Schauspielerin steht ein Rollator. Ein Hauch Glamour liegt in der Luft. Die Rosen auf dem Beistelltisch harmonieren mit den Rosétönen des Rokoko-Gobelins. Das nach einem Motiv des französischen Künstlers Jean-Honoré Fragonard gefertigte Original aus dem Jahr 1723 habe sie zufällig im Schlosshotel Schönbrunn entdeckt. "Schauen Sie doch, ob es noch hängt", sagt sie. In jungen Jahren gehörte Bruck zum Ensemble des Simpl in Wien und spielte unter Friedl Czepa im Stadttheater. Auf Fotografien sieht man sie auf der Kabarettbühne und beim Filmball in Wien-Hietzing. Ihre Nichte brachte die Bilder, als sie die Wohnung ausräumte, die nun ihr gehört. "Ich kann mich nicht beklagen", sagt Johanna Bruck. Bald gebe es etwas zu essen, danach schaue sie die ORF-Aufzeichnung der Staatsopernproduktion von Lucia di Lammermoor an: "Es wird ein schöner Abend."
Pflegeausgaben der öffentlichen Hand
Österreichweit werden 75.000 Menschen in rund 850 Alten- und Pflegeheimen versorgt. Davon betreibt die öffentliche Hand etwa 400.
Eine vom Hilfswerk Österreich beauftragte Wifo-Studie rechnete Szenarien durch. Fazit: Teilen sich Heime und mobile Pflege den Markt künftig so auf wie heute, steigen die Ausgaben der öffentlichen Hand von zwei Milliarden Euro (2016) auf 3,7 Milliarden Euro (2030). Werden künftig um 20 Prozent mehr Pflegebedürftige in einem Heim versorgt, steigen die Kosten zusätzlich um rund 1,2 Mrd. Euro. Der Ausbau der mobilen Dienste um 20 Prozent hingegen würde sie um 1,4 Mrd. Euro dämpfen.
Heute beziehen 455.000 Menschen Pflegegeld, im Jahr 2050 755.000 Menschen. Stellt die Politik die Weichen nicht neu, müssten bis 2050 rund 109.000 Plätze geschaffen werden. Das entspricht 1240 neuen Heimen.
Die Pflege in Zahlen
Debatten über die Zukunft der Pflege kreisen meist um Heime und die 24-Stunden-Betreuung. Dabei leben nur 16 Prozent der Pflegebedürftigen in einer stationären Einrichtung, 84 Prozent werden in den eigenen vier Wänden umsorgt. Familien sind der größte und günstigste Pflegedienst: Ein Heimplatz schlägt pro Kopf und Jahr mit 34.600 Euro zu Buche; mobile Dienste mit rund 4000 Euro; die Arbeitsstunden der informellen Pflege erspart sich die öffentliche Hand. Rechnet man sie mit durchschnittlichen Bruttolöhnen hoch, summiert sich der Betrag laut Wifo-Studie auf erkleckliche 2,58 Milliarden Euro im Jahr.
Wo wird gepflegt? 16% im Heim 84% zu Hause 73% der häuslichen Pflege erledigen Frauen Auch in der stationären Langzeitpflege ist das Personal zu 63% weiblich.
950.000 werden von Angehörigen gepflegt. Rund 800.000 davon kümmern sich daheim um Kranke und Alte; der Rest (146.000) ist in die Pflege von im Heim lebenden Verwandten eingebunden.
Was nützen Angehörige? 32% mobile Dienste 5% 24-Stunden-Betreuung 2% Tageszentren

