Alzheimer-Gehirn
Der Scan zeigt die Plaques, welche die Gehirnzellen schädigen.
Patientin null: Was die neuen Medikamente gegen Alzheimer können
Ann Nowak* steht voll im Leben. Sie ist mit 81 zwar längst in Pension, unterrichtet aber immer noch leidenschaftlich Cello an der Volkshochschule. Zwölf Schülerinnen und Schüler übten bei ihr im vergangenen Semester Tonleitern und Spieltechnik. Drei Tage die Woche betreut die Musiklehrerin ihre beiden Enkel, neun und elf Jahre alt. Bis vor Kurzem hatte Nowak ihre zahlreichen Termine immer im Kopf: Kalender und Notizzettel brauchte sie nicht, ein Treffen verschwitzte sie nie. Das hat sich in den vergangenen zwei Jahren schleichend verändert. „Heute muss ich mir alles aufschreiben und oft nachschauen“, sagt die Wienerin. Für das kommende Schuljahr bereitet Tochter Ella Hoffmann einen fixen Wochenplan vor, der sich möglichst nicht mehr verändern soll. „Für Terminverschiebungen war früher ein Satz nötig, heute dauert es ewig, meiner Mutter das zu erklären“, sagt Hoffmann.
2021 saß Nowak bei einer Neurologin, um ihre zunehmende Begriffsstutzigkeit abzuklären. Könnte Alzheimer der Grund dafür sein, dass sie sich in der Küche der Tochter plötzlich nicht mehr auskannte und ein wildes Chaos in den Schubladen anrichtete? Die Neurologin beruhigte sie, möglicherweise sei alles nur dem Alter geschuldet. Ein Jahr später wurde Nowak aber doch in der Ambulanz für Gedächtnisstörungen und Demenzerkrankungen von MedUni und AKH Wien vorstellig. Die Polizei hatte ihr kurz zuvor bei einer Kontrolle den Führerschein abgenommen; sie war den Beamten zu unkonzentriert erschienen. Im Juni 2023 stand schließlich fest: Ann Nowak leidet an Alzheimer im Frühstadium.

Tandis Parvizi
Die Neurologin bereitet ihre Patientinnen im AKH auf das neue Medikament vor.
Ein echter Wendepunkt
Wenige Monate vor Nowaks Diagnose hatte ihre behandelnde Ärztin Tandis Parvizi die Studie zum neuen Wirkstoff Lecanemab gelesen und wusste sofort: „Das ist ein großer Meilenstein in der Demenz-Therapie. Endlich haben wir die Möglichkeit, tatsächlich in den Krankheitsverlauf unserer Patientinnen einzugreifen.“ Jahrzehntelang war die Alzheimerforschung bei der Medikamentenentwicklung im Dunkeln getappt. Die Mittel, die aktuell verschrieben werden, stammen vom Anfang des Jahrtausends, und sie haben nur einen sehr moderaten Effekt, wie der berühmte US-Neurologe und Psychiater Scott A. Small kürzlich im profil-Interview sagte. Er stimmte in die Begeisterung ein, die derzeit in seinem Fach herrscht. „Die neuen Mittel sind ein echter Wendepunkt.“
In den USA wurde Leqembi, so der Name des vom japanischen Pharmakonzern Eisai und vom US-Unternehmen Biogen entwickelten Medikaments, im Juli zugelassen. Ebenfalls im Sommer vermeldete der Pharmakonzern Eli Lilly einen weiteren bahnbrechenden Erfolg mit dem verwandten Wirkstoff Donanemab. Auch er dürfte in den USA bald zugelassen werden. Die Europäische Arzneimittel-Agentur EMA prüft aktuell, doch der Genehmigung von Lecanemab dürfte wenig entgegenstehen. Im ersten Quartal 2024 könnten die ersten Chargen in Österreich eintreffen. Ann Nowak steht ganz oben auf der Liste ihrer Ärztin, ebenso wie der pensionierte Manager Leonhard Thaler*, der neuerdings ständig seine Schlüssel verlegt. Die beiden gehören zu den ersten Österreicherinnen, die die neue Infusion bekommen könnten. Auch in Warteposition befindet sich Jay Reinstein in den USA. Sobald seine Tests abgeschlossen sind und er die Kriterien erfüllen sollte, kann er das Medikament bekommen. In den USA ist es bereits verfügbar.
Alzheimer ist eine der gefürchtetsten Krankheiten unserer Zeit – vor allem, weil sie bisher als unbehandelbar galt. Mehr als 100.000 Österreicherinnen und Österreicher leiden an Demenz, für 60 bis 80 Prozent davon ist Alzheimer verantwortlich. Wie effektiv sind die neuen Wirkstoffe und wo sind ihre Grenzen? Wer eignet sich für die Therapie, wer nicht? Wie können die behandelnden Ärztinnen die teils heftigen Nebenwirkungen in den Griff bekommen? Wie viel kostet die Behandlung, und was hat die Forschung für Alzheimerpatienten noch in petto? profil hat bei Expertinnen und Betroffenen nachgefragt.

Medikamentenbox
Ann Nowaks Töchter helfen ihr per Videocall bei der Einnahme.
Wer für die Behandlung infrage kommt
„Mein Mann kann die Diagnose Alzheimer nicht wahrhaben“, sagt Paula Thaler*. Er weiß nicht, dass sie sich in einem Wiener Kaffeehaus mit profil trifft, um über die schwierige Situation daheim zu sprechen. Leonhard Thaler war Chef eines großen Unternehmens, in der Pension kümmerte er sich um die Immobilien der Familie. Seit einiger Zeit braucht der 80-Jährige länger für diese Arbeit als üblich und verlegt Geldtasche, Handy und Schlüssel an den unmöglichsten Orten im Haus. In der Demenz-Ambulanz im AKH wurde Thaler getestet. Zuerst absolvierte er einen dreistündigen, computergestützten Gedächtnistest – der eine milde kognitive Beeinträchtigung ergab. Als Neurologin Tandis Parvizi eine Liquorpunktion, auch bekannt als Kreuzstich, vorschlug, stimmte Thaler sofort zu. Er war zu 100 Prozent von seiner Gesundheit überzeugt. Doch die Analyse des Liquors zeigte Veränderungen, die typisch für Alzheimer sind. „Er hält es für eine Fehldiagnose“, sagt seine Frau. Die Aussicht auf das neue Medikament gibt ihr Halt. Nun ist es wichtig, dass sich der Zustand ihres Mannes in den nächsten Monaten nicht signifikant verschlechtert. Denn: Lecanemab ist ausschließlich für Patienten im Frühstadium zugelassen.
Wenn Ann Nowak plötzlich partout nicht mehr weiß, wie sie ihre Ohrringe anstecken soll und sie schließlich verkehrt herum trägt, dann liegt das hauptsächlich an den Beta-Amyloid-Proteinen in ihrem Gehirn. Diese häufen sich an und werden schließlich zu Plaques. Die Ablagerungen verursachen irreparable Schäden an den Nervenzellen und deren Verbindungen.
Der deutsche Nervenarzt Alois Alzheimer hatte die fatalen Eiweißklumpen bereits im Jahr 1906 bei der Obduktion seiner Patientin Auguste Deter entdeckt. Seine Erkenntnisse wurden allerdings nicht ernst genommen, da man „Altersblödsinn“ damals nicht auf biologische Ursachen zurückführte, sondern auf den Lebenswandel. Erst ab den 1960er-Jahren widmete sich die Medizin der Erforschung von Alzheimer.
Wie die neuen Medikamente wirken
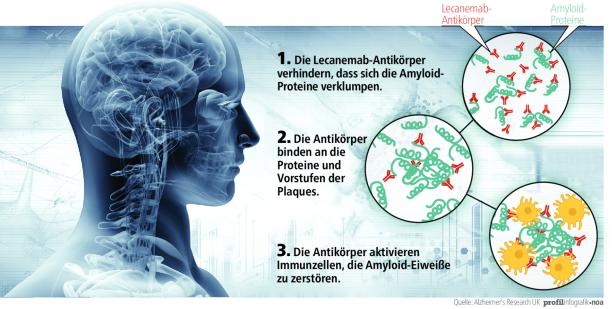
Trotz der frühen Kenntnis der Eiweißablagerungen liefen alle Versuche, diese zu bekämpfen, ins Leere. Bis der monoklonale Antikörper Lecanemab erstmals Erfolge zeigte. 1795 Probandinnen und Probanden in den USA, Europa und Asien bekamen über 18 Monate hinweg per Infusion alle zwei Wochen entweder das Mittel oder ein Placebo verabreicht. In den Gehirnscans ließ sich schnell feststellen: Die Antikörper hatten die Proteine aus den Zellen gewaschen, vor allem jene, die sich noch im Vorstadium zum Verklumpen befunden hatten (siehe dazu Grafik Seite 58). Gedächtnistests zeigten zudem, dass sich die Leistung zwar in beiden Gruppen verschlechtert hatte, in der Leqembi-Gruppe allerdings um 27 Prozent weniger stark. „Das Medikament ist kein Heilmittel, weil es nicht verhindern kann, dass neue Plaques entstehen. Aber es verzögert die Krankheit um sechs bis zwölf Monate“, sagt Ghazaleh Gouya-Lechner. Die Medizinerin aus Wien begleitet Pharmaunternehmen bei der Wirkstoffentwicklung, darunter sind auch welche gegen Alzheimer. Die Studie der Konkurrenz nahm Ghazaleh Gouya-Lechner deshalb ganz genau unter die Lupe. „Sie wurde solide gemacht, die Ergebnisse sind wissenschaftlich sehr beeindruckend“, sagt die Medizinerin.
Klar, dass Gouya-Lechner auch die Studien zu Donanemab gründlich analysierte. Der vom US-Pharmariesen Eli Lilly im vergangenen Mai vorgestellte Antikörper ähnelt Lecanemab, zielt aber nicht auf Vorstufen, sondern auf die Plaques selbst ab. Der Vorteil: Die Donanemab-Infusion muss nur alle vier Wochen verabreicht werden. „Von der Wirkung her sind beide Antikörper ähnlich gut“, sagt Gouya-Lechner. Ob sie als Langzeittherapie taugen oder eine Interventionsbehandlung bleiben, ob sie auch Menschen im fortgeschrittenen Stadium helfen können – das alles ist im Moment noch offen.
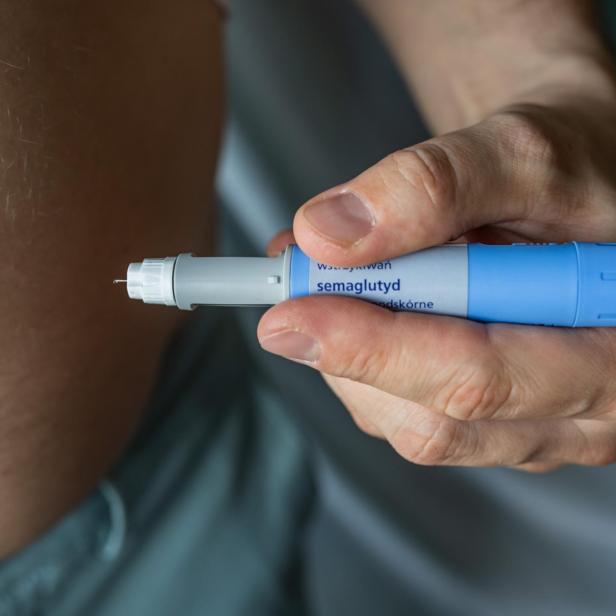
Lecanemab und Donanemab könnten jedenfalls der Beginn einer Revolution sein: Nun, da man begriffen hat, dass der Kampf gegen Amyloid-Beta-Proteine erfolgreich ist, stürzen sich die Pharmafirmen umso energischer darauf. Eines der Biotech-Start-ups, das Gouya-Lechner betreut, beginnt Ende des Jahres eine klinische Studie mit einer Impfung mit einer vergleichbaren Substanz. Den bisherigen Daten zufolge könnte sie ein Erfolg werden. Die Medizin experimentiert aber auch mit völlig anderen Ansätzen: In den USA laufen Untersuchungen mit Semaglutid, besser bekannt als die Abnehmspritze Ozempic. Die Idee ergibt durchaus Sinn: „Das Gehirn ist der größte Zuckerverbraucher im Körper“, sagt Ghazaleh Gouya-Lechner. Der Vorteil der Fettweg-Spritze: Die Nebenwirkungen gehen selten über Verdauungsprobleme hinaus, der Wirkstoff ist seit Jahren erprobt.

Patient Null in den USA
Jay Reinstein könnte einer der ersten US-Amerikaner sein, der den Wirkstoff Lecanemab bekommt. Hier wird er für einen Gehirnscan vorbereitet. Passen alle Tests, kann er mit der Behandlung beginnen.
Nutzen versus Nebenwirkungen
Bei Lecanemab hingegen können die Nebenwirkungen durchaus heftig ausfallen. Das Mittel kann Blutungen und Schwellungen im Gehirn auslösen. In der Studie merkten die meisten Betroffenen davon zwar wenig und klagten meist nur über Kopfschmerzen und Schwindel. Außerdem wird in drei Todesfällen untersucht, ob es einen Zusammenhang mit dem Mittel gibt. Noch ist vieles unklar, aber für Menschen, die Blutverdünner einnehmen, dürfte die Behandlung zu gefährlich sein. Das Risiko hängt eng mit der erwünschten Wirkungsweise der Antikörper zusammen: Indem sie Plaques und Proteine auch aus Blutgefäßen waschen, können diese instabil werden und einreißen.
Angenommen, sie erfüllen Anfang 2024 alle Kriterien – lohnt es sich bei Ann Nowak und Leonhard Thaler, das Risiko der Nebenwirkungen einzugehen? „Mit Lecanemab könnte in Europa die erste krankheitsmodifizierende Therapie für die Alzheimer-Erkrankung im Frühstadium zu Verfügung stehen. Wichtig ist es, geeignete Patienten zu selektieren und diese engmaschig zu kontrollieren“, sagt Ärztin Parvizi. Kurz vor der ersten Infusion müssen Thaler und Nowak noch einmal zum MRT, und auch während der 18-monatigen Behandlung werden sie diese Untersuchung mindestens drei Mal durchlaufen, um Hirnschwellungen oder -blutungen auszuschließen. Das ist ein enormer Aufwand. „Die Verabreichung von Lecanemab wird einen noch nie da gewesenen Druck auf das Personal und die Infrastruktur der ärztlichen Demenzbetreuung und Pflege ausüben, die beide exponentiell wachsen müssen, um dieser Herausforderung gerecht zu werden“, warnt Gazaleh Gouya-Lechner.
Die neuen Therapien werden das Gesundheitssystem ordentlich umkrempeln
Eine frühe Diagnose hat für die Behandlung mit den Antikörpern Priorität. Bisher war das anders: Man verzichtete auf Screenings von Risikogruppen, denn was hätte es gebracht, zu wissen, dass der Körper im Begriff ist, Alzheimer zu entwickeln, wenn man ohnehin nicht viel dagegen tun kann? Die Diagnoserate liegt in Österreich aktuell nur zwischen 20 und 30 Prozent. Tatsächlich weiß man mittlerweile, dass es bereits zehn bis 20 Jahre vor Auftreten von klinischen Symptomen zu ersten Veränderungen im Gehirn kommt, womit eine Diagnose bereits sehr früh möglich wäre. In der Ambulanz für Gedächtnisstörungen und Demenzerkrankungen am Wiener AKH landen die Erkrankten dennoch häufig sehr spät. Wie bei Leonhard Thaler sind die Scham und die Überwindung, sich untersuchen zu lassen, oft sehr groß.
Von nun an gilt es aber, die Krankheit so schnell wie möglich zu entdecken. Je früher die Behandlung beginnt, desto größer dürfte der Erfolg für die Patientinnen ausfallen. Sind also künftig Screenings geplant? Wie bereitet man sich gesundheitspolitisch auf die Revolution in der Alzheimer-Behandlung vor? Das Gesundheitsministerium verrät auf profil-Anfrage nur so viel: „Aktuell werden im Rahmen der Verhandlungen zum Finanzausgleich auch Lösungen für die Finanzierung von ausgewählten Arzneispezialitäten beraten. Weiters wird daran gearbeitet, dass eine bundesweit einheitliche Vorgehensweise hinsichtlich des Einsatzes von ausgewählten Medikamenten zwischen den Sozialversicherungsträgern, den Ländern sowie den Gesundheitsdiensteanbietern abgestimmt wird.“
Eine Milliarde Euro wird der Österreichischen Alzheimer Gesellschaft zufolge jährlich für die Versorgung Demenzkranker ausgegeben: 75 Prozent davon für nichtmedizinische, 25 Prozent für medizinische Betreuung – und nur sechs Prozent für Medikamente. Das dürfte sich nun drastisch ändern. Lecanemab ist, wie die meisten Immuntherapien, sehr teuer. Es wird ersten Angaben des Herstellers zufolge etwa 25.000 Euro pro Patientin und Jahr kosten.

Untersuchungen im AKH
Hier wird mittels Kreuzstich festgestellt, ob Alzheimer vorliegt.
Oberste Priorität: stabil bleiben
Ann Nowaks Tochter setzt große Hoffnungen in die neue Therapie; gleichzeitig macht sie sich Sorgen. Was kann die Familie tun, damit sich die Krankheit bis 2024 nicht drastisch verschlechtert? Damit ihre Mutter die Kriterien weiter erfüllt. Als Nowak im Mai in Wien ein Konzert mit Musikern aus ihrer Heimat Südkorea organisierte, verschlechterte sich ihr Zustand zusehends. „Plötzlich konnte sie sich am Nachmittag nicht mehr erinnern, was sie am Vormittag gemacht hatte“, sagt Ella Hoffmann. Verzweifelt wandte sich die Tochter an die Ärztin in der Ambulanz: „Unter Stress kommen die Defizite ans Licht, weil die Patientin nicht mehr genug kognitive Ressourcen hat, um diese zu kompensieren“, erklärte Parvizi. Sie empfiehlt ihren Patientinnen grundsätzlich, weiter am Alltag teilzuhaben, sich regelmäßig zu bewegen, geistig aktiv zu bleiben – aber ohne sich zu sehr zu überfordern. Im Sommer unternahm Nowak mit ihren beiden Töchtern und den Enkeln eine vierwöchige Reise in ihre Heimat Südkorea. Die Sorge von Ella Hoffmann, es könnte zu anstrengend werden, bestätigte sich nicht. „Wir haben viele Verwandte besucht, es war schön, meine Mutter so glücklich zu sehen.“ Soziale Isolation hingegen ist ein Risikofaktor für Demenzerkrankungen.
Auch Paula Thaler steht unter Anspannung. „Wir halten uns penibel an die Vorgaben der Ärzte“, sagt sie. Kurz hat sie überlegt, ihr Ehrenamt, für das sie fünf Tage die Woche unterwegs ist, an den Nagel zu hängen, um sich voll auf ihren Mann zu konzentrieren. „Ich habe mich dagegen entschieden, damit er selbstständig bleibt“, so Thaler. Bisher funktioniert das sehr gut. Die Depression, die bei den meisten Alzheimerpatienten irgendwann auftaucht, hat Leonhard Thaler mit Antidepressiva gut im Griff. Er kümmert sich weiterhin um die Immobilien, wenn sich auch manchmal ein Fehler in seine Berechnungen schleicht. Dreimal die Woche trainiert er im Fitnessstudio, am Wochenende geht das Paar regelmäßig wandern.
Dass ihr Mann nicht glauben kann, dass er krank ist, macht Paula Thaler trotzdem oft zu schaffen. „Immer bin ich schuld, wenn er etwas nicht findet. Nie glaubt er mir, dass wir etwas schon fünf Mal besprochen haben“, sagt sie. Neulich bei einem Trip zum Neusiedler See wachte er nachts im Hotel panisch auf und konnte sich nicht orientieren. Die neue Arznei wird daran nichts ändern – aber sie wird den Fortschritt der Alzheimer-Demenz mit hoher Wahrscheinlichkeit verzögern. Für Paula Thaler würde das die Welt bedeuten: „Wenn er sich total entspannt, etwa wenn wir in den Bergen sind, merke ich fast nichts von seiner Krankheit.“
*Name von der Redaktion geändert
Hinweis
Wer den Verdacht hat, an einer Demenz zu leiden, sollte lieber früher als später in ein Spezialzentrum wie die Ambulanz für Gedächtnisstörungen und Demenzerkrankungen im AKH. Die Kontaktdaten finden Sie hier.