Eine medizinische Fachkraft in Schutzkleidung öffnet eine Tür in einem Krankenhaus.
Intensivmedizinerin Neuhold: "Nach dem 500. Patienten haben wir aufgehört zu zählen"
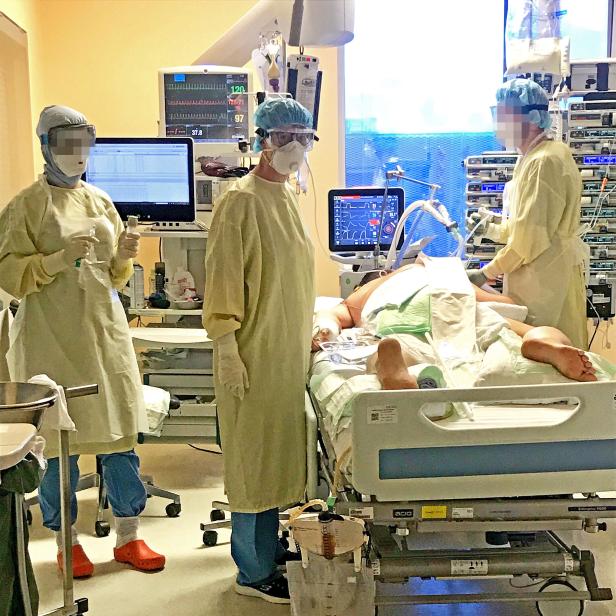
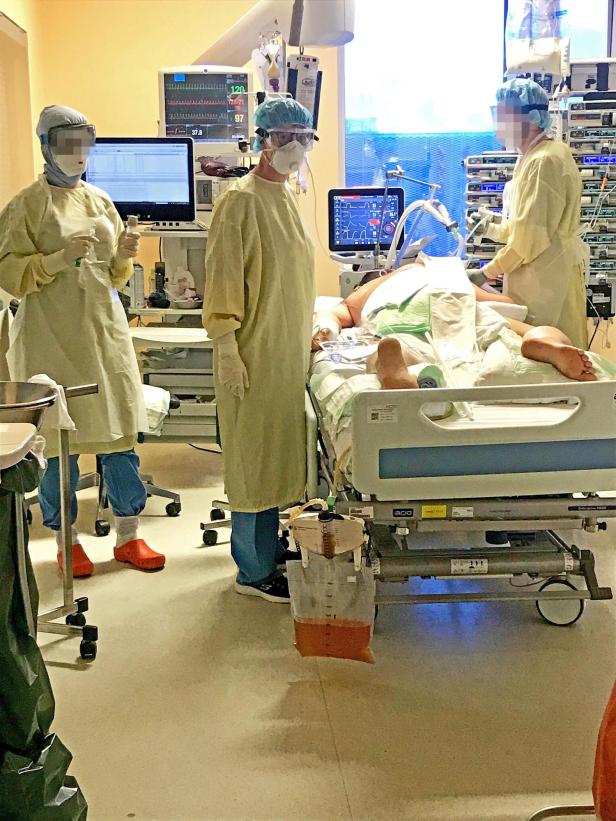
Auf einer Intensivstation bestimmt der Ausnahmezustand den Alltag. Menschen ringen ums Überleben, hängen an Geräten und Schläuchen und dämmern im medikamentösen Tiefschlaf, während in ihren Körpern verheerende Entzündungen toben. Von außen betrachtet ist das alles recht extrem-für die Ärztinnen und Pfleger, die in diesem Reich zwischen Leben, Hightech-Medizin und Tod arbeiten, jedoch normal.
Am 27. Februar 2020 endet diese Normalität auf der Intensiv-und Überwachungsstation C11/C12 im Wiener Klinikum Favoriten, vormals Kaiser-Franz-Josef-Spital, plötzlich. Die Rettung liefert an diesem Tag den ersten österreichischen Corona-Patienten ein. Es handelt sich um einen älteren Herrn, der eine Weile intubiert und gesund entlassen wurde. Für Stephanie Neuhold, 49, Leiterin der Abteilung, markierte das Ereignis den Beginn einer neuen Zeitrechnung. Fünf Wochen später gewährte sie profil erstmals Einblick in eine Welt, in der selbst für ihre Verhältnisse nichts mehr normal war.

Eine Person in medizinischer Kleidung und Maske sitzt an einem Schreibtisch und benutzt einen Laptop.
Stephanie Neuhold
49, leitet die wichtigste Covid 19-Intensivstation des Landes am Wiener Klinikum Favoriten.
Ein persönliches Treffen ist damals, im März 2020, nicht möglich. Das Land erlebt seinen ersten Lockdown. Neuhold meldet sich per Videokonferenz und erzählt, wie es in ihrer Arbeit zugeht. Ihre Abteilung ist auf Infektionen spezialisiert. Alle Patienten, die nach einer Ansteckung mit dem Virus in der Zwei-Millionen-Stadt Wien stationär behandelt werden müssen, landen hier. Erst wenn sämtliche Betten in der Intensivmedizin und in den Normalstationen voll sind, übernehmen andere Spitäler.
Neuholds Dienste sind so anstrengend wie noch nie. Ärzte und Pflegekräfte stecken in Ganzkörperanzügen aus Plastik, vermummen sich mit Masken, Schutzbrillen und Visieren, ziehen zwei bis drei Paar Handschuhe übereinander an, stopfen ihre Hosenbeine in die Socken, desinfizieren Schuhe, Türschnallen und Lichtschalter. Das Atmen fällt schwer. Brillen beschlagen. Kolleginnen und Kollegen sind in der Astronautenmontur kaum zu erkennen und oft schwer zu verstehen, so gedämpft klingen ihre Stimmen. Es dauert zwei, drei Minuten, um die Schutzausrüstung anzulegen, eine Ewigkeit in akuten Notlagen, die hier eher die Regel als die Ausnahme sind.
Seither sind drei Jahre vergangen. Zeit für einen Rückblick auf eine Pandemie, die von der Politik für beendet erklärt wurde. Herrscht auf Neuholds Station nun wieder Normalbetrieb? Vergangene Woche traf profil die Intensivmedizinerin in einem Wiener Café. Es ist das mittlerweile vierte Interview, das erste, das persönlich stattfinden kann. Die 49-Jährige kommt in sportlichem Outfit aus dem Spital, verstaut Rucksack und Fahrradhelm unter dem Tisch: "Ich habe eine Stunde. Ich hoffe, das reicht." Danach sind ihre Kinder dran und ein lange aufgeschobener Friseurtermin, am nächsten Tag geht es in aller Früh zu einer Fortbildung nach München.
Wir springen zurück zu den Tagen und Wochen im Frühling 2020, die so irre waren, dass Neuhold am Computer das Word-Dokument "The Corona Chronicles in Favoriten: von Cytokinsturm und Leberkässemmeln" anlegt. Es ist eine Art Tagebuch das, wie der Titel bereits nahelegt, die eben ausgebrochene Corona-Krise in all ihrer Verrücktheit für die Nachwelt festhält: von lebensbedrohlichen Entgleisungen des Immunsystems über Wirbelstürme körpereigener Botenstoffen bis zum Leberkäs-Heißhunger, der unverhofft Genesene auf einer Intensivstation überfallen kann.
"Nach dem 500. Patienten haben wir aufgehört zu zählen."
Infektiologen in aller Welt verfolgten den Ausbruch der Epidemie in der chinesischen Provinz Hubei mit. Der deutsche Chefvirologe Christian Drosten sprach in seinem ersten Podcast von einer herandräuenden "Naturkatastrophe, die in Zeitlupe stattfindet",bei der "wir alle nur versuchen können, unseren Beitrag zu leisten".Wenn Neuhold nach zwei freien Tagen ihren Dienst antrat, fühlte sie sich, als wäre sie ein halbes Jahr weg gewesen, so rasch änderten sich die Dinge. Rund um den Globus brach die gesundheitliche Versorgung zusammen. In Neuholds Spital herrschte die nervöse Ruhe vor einem Sturm, von dem niemand weiß, wann er losbricht und wie heftig er wird.
Dabei sind Krisen für Neuhold vertrautes Terrain. 2004 ging sie für die Organisation "Ärzte ohne Grenzen" in den Sudan, als dort das Ebola-Virus kursierte. Der Erreger kam gefährlich nahe, verschonte ihre Gegend letztlich aber. Danach absolvierte sie ihre Facharztausbildung im Wiener AKH, brach 2011, mitten in ihrer Habilitation, jedoch erneut auf, dieses Mal an die afrikanische Elfenbeinküste. In Abidjan herrschte Bürgerkrieg, und die Cholera brach aus. Sie kehrte wohlbehalten zurück und arbeitete fortan im Kaiser-Franz-Josef-Spital, heute Klinikum Favoriten, auf der Intensivstation. 2014 landete in einem der zehn Intensivbetten, in denen normalerweise Schwerkranke mit Sepsis, Lungenentzündung, Nierenversagen oder Koma-Patienten liegen, eine Frau, die sich in Saudi-Arabien mit dem MERS-Virus angesteckt hatte.
"So ähnlich habe ich mir Corona vorgestellt: Ein paar Touristen, die auf unserer Superhightech-Intensivstation gesund werden, was uns glücklich und stolz macht. Das war es dann", schilderte Neuhold anlässlich eines ersten Protokolls, das am 5. April 2020 in profil erschien. Die Schreckensmeldungen aus Italien, wo das Virus die Leichenhallen bald bis zum Rand füllte, aus New York oder Straßburg, wo Neuhold eine Weile studiert hatte, erschütterten. Vertraute Orte verwandelten sich in Desasterzonen. Neue Erkenntnisse verbreiteten sich wie Lauffeuer, vermischten sich mit Vermutungen, die Standards für wissenschaftliches Vorgehen verfielen, denn im globalen Rennen um Impfstoffe und Medikamente zählte ab jetzt vor allem Geschwindigkeit.
Ärzte und Pflegepersonal behandeln einen Patienten auf einer Intensivstation.
Neuhold und ihr Team gingen zunächst davon aus, dass bei Covid-19-Infizierten die Lungen versagen-eine schwere Komplikation, die sie allerdings beherrschten: intubieren, beatmen, in den Tiefschlaf versetzen und hoffen, dass der Körper die Zeit nützt, um gesund zu werden. Doch bei den Schwerkranken der Pandemie schien dieser Weg in die Irre zu führen. Bei einem Teil von ihnen antwortete das Immunsystem überschießend. Es kam zu Entzündungen im gesamten Körper, dazu gesellten sich Gerinnungsstörungen. Nur jeder Zweite überlebte. Kollegen aus New York berichteten sogar von einer Mortalitätsrate von 80 Prozent bei intubierten Patienten. Bald meldeten Intensivstationen in Frankreich, Italien und Amerika, dass Covid-Infizierte schwer von den Geräten zu entwöhnen sind. Gleichzeitig wurden Beatmungsmaschinen knapp, weil die Länder sie einander am Weltmarkt wegschnappten. Wer sie bedienen sollte, war ohnedies ungeklärt. Vielerorts wurde das fachkundige Personal knapp. "Was ist das für eine eigenartige Erkrankung? Wir können nicht schlafen vor Aufregung", vermerkte Neuhold im Corona-Tagebuch.
So ungewiss vieles war, so steil war in diesen Pandemiewochen die Lernkurve. Obduzierte Leichen offenbarten Gerinnungsaktivierungsschäden und schrecklich zugerichtete Lungen. Manche Patienten schienen in eine Bahn abzubiegen, auf der es nur mehr bergab geht. Bei anderen führten mildere Formen der Beatmung in Bauchlage zu einem guten Ende. Einer erholte sich so gut, dass er nach einer Leberkäs-Semmel verlangte. Die Entzündungen wurden allmählich enträtselt. Cortison, in der Behandlung zu Beginn verboten, erwies sich als probates Mittel. Dass man nicht in jedem Fall intubieren soll, sobald jemand mehr als sechs Liter Sauerstoff braucht-wie zunächst empfohlen-,setzte sich durch. Die Sterblichkeit ging zurück.
Ende 2020 ließen sich die ersten Freiwilligen an der Medizinischen Universität Wien gegen SARS-CoV-2 impfen. Neuholds Chef, der Infektiologe Christoph Wenisch, ließ sich beim ersten Stich ablichten. Das Foto ging auf sozialen Medien viral und wurde sogar in der "New York Times" abgedruckt. An Neuholds Abteilung wurde die Impfung freudig angenommen.
Der Belegschaft war stets die Angst im Nacken gesessen, sich irgendwann gegenseitig intubieren zu müssen. Immer wieder hatten kleine Pannen den Panikmodus ausgelöst, etwa wenn sich ein Beatmungsschlauch lockerte und Aerosole versprühte oder jemand in der Hektik die Schutzausrüstung falsch anlegte. Nun entspannte sich die Lage. Und es drängten Medikamente auf den Markt, die hoffen ließen, auch wenn das Wundermittel nicht darunter war.
Amerikanischen Studien zufolge starben in der Pandemie, als es noch keine Impfung gab, mehr Ärztinnen und Ärzte als zu normalen Zeiten, noch weniger geschützt waren Krankenschieber und Putzfrauen. In Neuholds Spital bekamen zwar alle Mitarbeiter Schutzkleidung, "aber es gibt Orte, wo das nicht so war".Im Lauf der Zeit stellte sich heraus, worauf es vor allem ankommt-die Maske, vielleicht auch noch die Schutzbrille. Die Astronautenanzüge verschwanden allmählich.
Auf Außenstehende wirkte Neuholds Einsatz in einer noch nie da gewesenen Gesundheitskrise wie eine fast übermenschliche Anstrengung. Sie selbst empfand eine aufregende Dringlichkeit. Andere waren dazu verdammt, die Pandemie zu Hause auszusitzen, sie konnte etwas tun. Helfen. Leben retten. Aus diesem Wunsch heraus war sie, das Kind einer schwer kranken Mutter, überhaupt Ärztin geworden. Privat rang sie wie andere auch mit lockdownbedingten Alltagsproblemen. Wenn sie nach Hause kam, beanspruchten die Kinder ihre Aufmerksamkeit, egal wie voll ihr Kopf war.
Den Sommer 2021, den zweiten nach Ausbruch der Corona-Krise, nützte Neuhold, um Atem zu schöpfen. Die Infektionen gingen zurück. Sie genoss die Auszeit im Wissen, dass sich das Virus zurückmelden wird. Kurz davor war die Delta-Variante in den Fokus der globalen Pandemiebeobachtung gerückt, noch verbunden mit der Hoffnung, sie würde entweder ansteckender oder gefährlicher sein, aber nicht beides zugleich. Es kam bekanntlich anders. Delta benahm sich ausnehmend aggressiv. Auf Neuholds Station landeten viele Junge, manche erst 25, deren Zustand sich rapid verschlechterte. Intubationen waren oft nicht zu vermeiden. Viele überlebten zwar, waren vom wochenlangen Aufenthalt auf der Intensivstation jedoch psychisch, kognitiv und körperlich schwer gezeichnet. "Wir werden wahrscheinlich nie wieder so einen Ansturm auf die Intensivstationen und so einen Altersdurchschnitt haben", resümiert Neuhold: "Das war unser kollektiver Irrsinn."
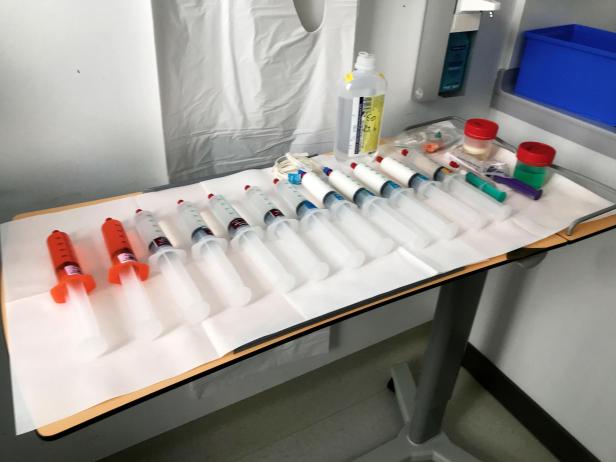
Kaum jemand erhebt sich aus einem Intensivbett wie Phönix aus der Asche. Viele sind danach nicht mehr arbeitsfähig. Nach dem Gespräch, das profil am 28. November 2021 veröffentlichte, mailte Neuhold ein Foto, das zeigt, wie viele Spritzen es allein braucht, um eine Person für zwölf Stunden bei stabilem Kreislauf im Tiefschlaf zu halten. Es war ein ganzes Dutzend. Bei Corona-Lungenversagen können selbst geringe Atembewegungen das Organ gravierend schädigen, deshalb muss sehr tief sediert werden. Neuhold arbeitete früher auf der Herzchirurgie im Wiener AKH und kannte das bisher nur bei Patienten, denen der Brustkorb aufgeschnitten wurde.
Nicht nur das Virus, auch die Patienten veränderten sich. Auf Jagdmesse-Besucher, Geschäftsreisende und Kreuzfahrt-Touristen folgten Bauarbeiter, Kirchgänger und Paketzusteller. Neuhold interessierte sich für die Geschichten der Männer und Frauen, die zwischen den Geräten und Schläuchen lagen. Im Sommer des Vorjahres zählte man auf ihrer Station den 500. Patienten, "danach haben wir aufgehört zu zählen", sagt sie. Inzwischen werden es schätzungsweise 700 sein. Die Mortalitätsrate pendelte sich bei 25 Prozent ein, drei von vier überlebten. Das ist ein international herzeigbarer Wert, auf den Neuhold "ein bisschen stolz" ist.
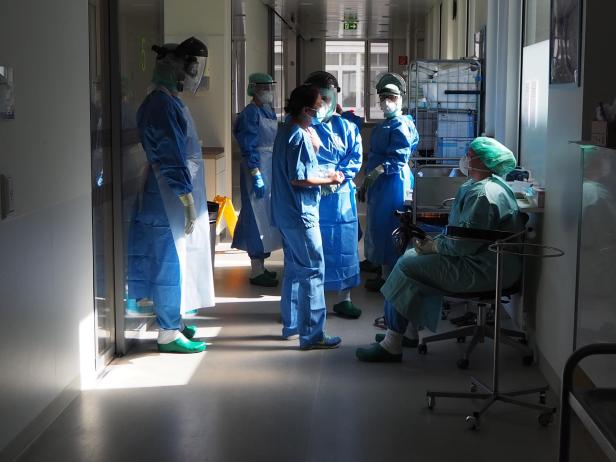
Mehrere Personen in Schutzkleidung stehen und sitzen in einem Krankenhausflur.
Sie trug es mit Fassung, als auf der Straße Corona-Maßnahmen-Gegner marschierten. Es war nicht die erste ansteckende Erkrankung, "über die absurde und bösartige Sachen gesagt werden, wenn man HIV/Aids denkt", fand sie. Schwieriger war es, die Moral im eigenen Team hochzuhalten, als vor allem unter den Jungen ein vernehmliches Murren anhob, sie seien doch nicht Ärztinnen und Ärzte geworden, "um immer nur Covid zu behandeln". Neuhold verstand es. Die Generation ist tüchtig, ehrgeizig, stellt hohe Ansprüche an sich selbst und will perfekt ausgebildet werden. Sie selbst, die in der Welt der Medizin bereits herumgekommen war, fand, sie werde dafür bezahlt, kritisch kranke Menschen zu versorgen, und habe nicht darüber zu bestimmen, worunter sie leiden.
Die Krankheit und alles, was mit ihr zusammenhing, wurde zusehends unbeliebt. Völlig vom Leib halten konnte sich Neuhold die Folgen des vergifteten gesellschaftlichen Klimas dann doch nicht. Lange waren Besucher ausgeschlossen gewesen. Als sich die Türen für sie wieder öffneten, musste sich das medizinische Personal daran erst wieder gewöhnen. Es empfand die Angehörigen als Belastung, für die Patienten aber waren sie lebensrettend. Die Heftigkeit, mit der einige von ihnen das anfangs beklatschte medizinische Personal neuerdings belehrten, beschimpften und sogar bedrohten, verstörte alle, auch Neuhold. Nicht geimpfte, ungetestete Besucher, die auf dem Gang herumschrien und dabei viele Aerosole von sich gaben, gefährdeten die Gesundheit der Spitalsmitarbeiter, doch sei man "nie so weit gesunken, dass man zwischen Geimpften und Ungeimpften unterschieden hätte".
Die Intensiv-und Überwachungsstation C11/C12 im Wiener Klinikum Favoriten, vormals Kaiser-Franz-Josef-Spital, ist seit Jahren in einem Container-Provisorium untergebracht und wird irgendwann in ein neues Haus übersiedeln. In den Patientenzimmern wird Platz für ein zweites Bett geschaffen. An einer Art Milizsystem, über das man in einer allfälligen nächsten pandemischen Naturkatastrophe Personal rekrutieren könnte, tüftelt man noch. So rüstet man sich für die Unwägbarkeiten der Zukunft. Aus der Corona-Pandemie nimmt Neuhold mit, dass Abteilungen nicht zu groß sein dürfen. In stressigen Phasen kommt es auf das Vertrauen zwischen den Teammitgliedern an. Auf Monster-Intensivstationen und in Medizinfabriken ist das nicht herstellbar.
Das Gespräch mit der Ärztin neigt sich dem Ende zu. Wir kommen auf die Chancen zu sprechen, die sich in jeder Krise und auch in der Pandemie bieten. Die messenger-RNA, lange Zeit als Irrweg belächelt, verspricht nach der Impfung weitere Durchbrüche, etwa für die Krebstherapie. Leider hätten Corona-Leugner, Impfskeptiker und Wissenschaftsfeinde, das Lager der "Anti-Wissenschaft", so Neuhold, "mindestens so viel dazugelernt". In den vergangenen drei Jahren erlebte die Öffentlichkeit mit, wie die Medizin Wissen generiert. "Es gibt ein ständiges Hin und Her, bis sich die richtige Strategie herauskristallisiert, viel Grauzone und Unsicherheit, das muss man erst einmal aushalten und fördert nicht das Vertrauen." Die Gegner der Wissenschaft kümmerten sich nicht um Fakten, sondern sprachen bloß Gefühle an. Für die Intensivmedizinerin bleibt nach drei Jahren auch die Erkenntnis, "dass dieser unfaire Kampf vielleicht nicht zu gewinnen ist" und künftige Probleme wie der Klimawandel folglich kaum lösbar sein werden.
Neuhold geht davon aus, dass es für sie den letzten Corona-Patienten noch lange nicht geben wird: "Die Krankheit ist gekommen, um zu bleiben." Derzeit sind zwei bis drei der Betten mit Corona-Patienten und Patientinnen belegt, die zumeist irgendwann schon einmal eine Auseinandersetzung mit dem Virus hatten, sei es durch eine Infektion oder eine Impfung. Trotzdem beobachtet Neuhold nach wie vor "ganz schön schwere" Verläufe. In den restlichen Zimmern spielen sich wieder die "normalen" Notfälle ab, lebensgefährliche Vergiftungen durch Drogen, Medikamente oder Pilze, schwere Lungenversagen, bedrohliche Sepsis.
Triage im engeren Sinn, also die ethisch schwierige Entscheidung, wer behandelt wird und wer nicht, blieb Neuholds Station erspart. Gratwanderungen aber gehören hier zum Alltag, weil Intensivbetten nicht unbegrenzt verfügbar sind, Ärztinnen oft ad hoc entscheiden müssen, wer von den körperlich anstrengenden Therapien profitiert. Das Spital entwarf Leitlinien, um sie im Ernstfall aus der Schublade ziehen zu können. Drei Jahre nach Ausbruch der Pandemie gehört Corona zu den am besten erforschten Krankheiten. Einiges liegt freilich weiter im Nebel, vor allem, was ihre langfristigen Folgen betrifft. "Das Beste ist natürlich, sich gar nicht anzustecken",sagt Neuhold.
Sie selbst war einer Corona-Infektion lange entkommen. Die Ärztin ist mittlerweile fünf Mal geimpft, trug stets Maske und ließ sich regelmäßig testen. Doch diesen Winter, in den Skiferien mit ihren Kindern, als sie wie alle anderen ohne Maske mit dem Zug fuhr, in der Gondel saß, in der Berghütte einkehrte und sich in der Therme erholte, steckte sie sich prompt an. Als hätte das Virus darauf gelauert, dass auch sie kurz einmal darauf vergisst.